La scarlatine est une maladie infectieuse causée par des bactéries connues sous le nom du streptocoque du groupe A (SGA). SGA provoque de nombreuses autres infections, mais la souche de bactéries du SGA qui cause la scarlatine est différente parce qu’elle produit une toxine. La toxine provoque l’éruption cutanée rouge caractéristique pour laquelle la scarlatine est connue. La scarlatine est plus fréquente chez les enfants (âgés de 4 à 8 ans) que les adultes.
L’infection commence souvent dans la gorge et avec les symptômes d’une angine streptococcique typique, mais qui se passe pour produire l’éruption cutanée. La scarlatine est généralement bénigne et se résorbe avec un traitement antibiotique.
Cependant, une faible proportion de personnes souffrent d’une maladie très grave qui peut inclure l’invasion bactérienne dans le sang (septicémie), les tissus ou l’os. La sévérité était plus fréquente avant la découverte des antibiotiques.
Qu’elle est l’histoire de la scarlatine?
Au 19e siècle, la scarlatine, la rougeole, la roséole, impétigo, la cinquième maladie, la fièvre jaune, la varicelle et la rubéole étaient parmi les nombreuses maladies qui ont causé l’éruption cutanée et la fièvre chez les enfants.
La scarlatine a été parmi les plus communes de ces maladies, et l’expression de scarlatine a été utilisée pour décrire la forme la plus bénigne de la maladie. Malheureusement, la scarlatine est souvent sévère, et dans le 19e siècle, elle était une cause majeure de décès chez les enfants. La malnutrition, dans l’enfance ou pendant la période prénatale pendant la grossesse, était un facteur de risque de maladie plus grave. Dans les années 1870, les bactéries streptocoque ont été d’abord identifiées par Theodor Billroth et Louis Pasteur.
Cependant, il n’était pas jusqu’à ce que le début du 20e siècle que le streptocoque du groupe A a été effectivement identifié dans la culture de routine. Dans les années 1920, des études ont montré que SGA a été la cause de la scarlatine et identifié le fait que la toxine a été associée avec des souches de scarlatine des bactéries. Avec l’avènement de l’ère des antibiotiques, les taux de mortalité de la scarlatine ont diminué.
Les épidémies de scarlatine continuent d’émerger régulièrement, même si la maladie est moins fréquente aujourd’hui qu’elle ne l’était au 19e siècle. Cela est dû à plusieurs facteurs, y compris l’utilisation généralisée d’antibiotiques et une baisse dans les souches de gaz qui produisent la toxine. Les gens sont aussi devenus plus résistants à l’infection que la nutrition s’est améliorée. Aussi, les personnes qui ont été exposées à la toxine dans le passé peuvent produire des anticorps qui les protègent contre la scarlatine.
Épidémiologie de la scarlatine :
Dans les années 1800, il y avait de graves épidémies de scarlatine. Le taux de mortalité de la scarlatine était alors aussi élevé que 150/100000. Complications, cas de mortalité et d’incidence ont chuté de façon spectaculaire à cause des antibiotiques, l’immunité renforcée et l’amélioration des conditions socio-économiques. Il ya encore des flambées sporadiques.
Il ya eu une réduction marquée de l’incidence de la scarlatine au cours des 10 dernières années.
L’infection touche habituellement les enfants (pic entre 4 ans et 8 ans). Cependant il est rare aux moins de 2 ans, car il existe des anticorps maternels contre l’exotoxine et le manque de sensibilisation préalable.
Le taux d’infection augmente avec contact surpopulation et à proximité. Les populations scolaires ont une incidence plus élevée.
Incidence diminue chez les adultes que l’immunité se développe.
L’infection se produit tout au long de l’année, mais la pharyngite survient le plus souvent chez les enfants d’âge scolaire au printemps et en hiver.
Géographiquement, les infections cutanées causées par les streptocoques sont plus fréquentes dans les climats chauds et dans les mois les plus chauds.
Quelles sont les causes de la scarlatine?
La scarlatine est causée par les bactéries Gram-négatives pneumococcique en forme de bactérie Streptococcus pyogène, également connu sous le nom streptocoques du groupe A (SGA). Il s’agit de la même bactérie qui provoque une angine streptococcique ordinaire et qui est associée à d’autres maladies comme le rhumatisme articulaire aigu.
Toutefois, afin de provoquer la fièvre scarlatine, la souche infectante de S. pyogènes doit produire une toxine protéique spécifique. Cette toxine qui provoque la scarlatine est connue sous le nom « toxine érythrogène» ou «toxine pyrogène. » Elle provoque une réaction dans la peau qui conduit à l’éruption typique.
Quels sont les symptômes et les signes de la scarlatine?
La scarlatine débute habituellement de façon abrupte avec un mal de gorge et une fièvre. Maux de tête, des adénopathies au niveau du cou et la fatigue sont des symptômes fréquents. Les jeunes enfants peuvent se plaindre de douleurs abdominales ou de vomissements. À l’examen, la gorge est le siège d’une inflammation et il peut y avoir des taches de pus jaune (exsudats) sur le fond de la gorge. Bien que la plupart des cas de scarlatine commencent par un mal de gorge, une petite proportion provient de l’infection streptococcique de la plaie.
Dans les deux jours suivant l’apparition, une éruption cutanée commence à apparaître. L’éruption commence habituellement sur la poitrine et le tronc puis se répand dans les bras et les jambes. L’éruption n’apparait pas généralement sur la paume des mains ou la plante. Le visage peut être rouge, sauf autour des lèvres (une pâleur péribuccale). Dans les endroits où il ya des plis de la peau telle que les coudes, l’éruption peut causer de profondes lignes rouges connues sous le nom de lignes Pastia. L’éruption caractéristique est diffusément rouge et blanche quand elles sont pressées, mais il peut y avoir des zones avec de petits points rouge cerise connus sous le nom «pétéchies» qui ne blanchissent pas. Pétéchies peut aussi être vu à l’intérieur de la bouche en bouche. Lorsque l’éruption est présente, la peau a de petites bosses et peuvent se sentir rugueuse comme du papier de verre
Image de l’éruption de la scarlatine :
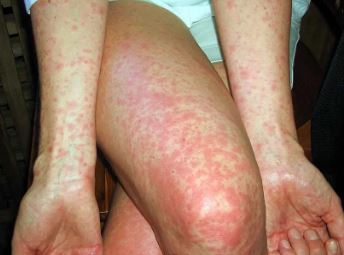
Après deux à quatre jours, l’éruption commence à s’estomper. À cette époque, la peau peut commencer à peler et à s’écailler (desquamation), ressemblant à la suite d’un mauvais coup de soleil. La desquamation est particulièrement sensible sur le visage et les mains.
En plus de l’éruption cutanée, la langue apparaît d’abord à être revêtue d’une substance blanche à travers laquelle des papilles rouge peuvent être vues. C’est ce qu’on appelle une « langue framboisé. » Après deux à quatre jours, les marécages de revêtement, laissant une langue rouge vif au rouge papilles, appelé la « langue framboisé ».
En savoir plus sur les symptômes de la scarlatine :
Les symptômes et les signes de la scarlatine commencent habituellement de un à quatre jours après l’exposition à l’infection streptococcique (période d’incubation). Tels que mentionnés précédemment, la scarlatine se produit généralement en association avec un cas d’infection pharyngée à streptocoque, par conséquent, bon nombre des symptômes et des signes seront initialement semblables à celle de l’angine streptococcique et peuvent inclure les éléments suivants:
- Mal de gorge: la gorge peut apparaître rougie et enflée, et il peut y avoir des taches blanches sur les amygdales ou sur le fond de la gorge (exsudat).
- Mal de tête
- Fièvre
- Frissons
- Malaise
- Douleur abdominale
- Nausée
- Vomissement
- adénopathie cervicale
Environ un à quatre jours après l’apparition de la maladie, une éruption cutanée caractéristique apparaît avec les propriétés suivantes.
L’éruption commence habituellement sur la poitrine, le cou et des aisselles, puis se propage à d’autres domaines de l’organisme.
L’éruption est souvent plus prononcée et rougie dans les zones de plis de la peau, tels que l’aisselle, le cou, la région inguinale, et dans les plis du coude (coude fosse) et le genou (creux poplité). Rupture des capillaires dans ces zones peut provoquer que l’éruption résultante apparaît comme des lignes (appelées lignes Pastia).
L’éruption est décrite comme fine et rugueuse (comme du papier de verre), composée de multiples lésions punctiformes rouges. L’éruption blanchit lors de surpression.
Le visage peut paraître rouge, et la zone autour de la bouche peut sembler pâle (pâleur péribuccale).
L’éruption peut durer entre deux à sept jours. Après la disparition de l’éruption, la peau commence à peler (desquamation), et cela peut durer jusqu’à plusieurs semaines. L’ampleur et la durée de desquamation de la peau sont directement liées à la sévérité initiale de l’éruption. Les régions souvent atteintes sont les doigts, les orteils, les paumes, les aisselles et l’aine.
Au cours des deux premiers jours de la maladie, la langue peut avoir un revêtement de couleur blanche avec en saillie, des papilles gonflées, et rouges sur la surface. Après environ quatre à cinq jours, les bourbiers revêtement blancs au large de révéler une langue de couleur rouge avec des papilles de premier plan (langue framboisée).
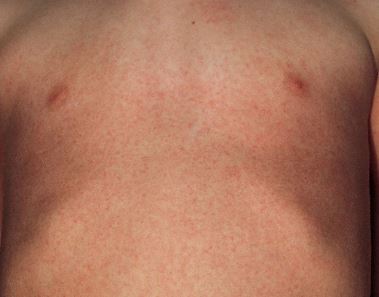
Les complications de la scarlatine :
La plupart des cas de scarlatine ne causent pas de complications.
En de rares occasions, l’une des complications suivantes peut survenir:
- infection de l’oreille
- abcès la gorge
- sinusite
- inflammation des reins
- pneumonie
- le rhumatisme articulaire aigu, qui provoque des douleurs dans les articulations
Les complications se produisent habituellement que si la scarlatine n’est pas traitée ou si le traitement échoue.
Des complications très rares comprennent:
- méningite
- insuffisance rénale aiguë
- septicémie
- Fasciite nécrosante (maladie dévoreuse de chair)
- syndrome de choc toxique (une maladie rare, la vie en danger infection bactérienne)
- ostéomyélite (infection de l’os)
Vous pouvez avoir une de ces complications rares si vous êtes très malade, avec douleur intense et maux de tête importants, des vomissements ou une diarrhée. Consultez votre médecin si un de ces symptômes apparaissent dans les premières semaines après la disparition de l’infection principale.
Pour combien de temps la scarlatine est-elle contagieuse?
Les gens qui ont la scarlatine doivent être considérés comme contagieux jusqu’à ce qu’ils aient au moins 24 heures de traitement antibiotique.
La cure complète d’antibiotiques devrait être achevée afin de s’assurer que l’infection est totalement éradiquée.
Comment la scarlatine est diagnostiquée ?
L’examen physique est la première étape dans le diagnostic. Le médecin regarde à l’intérieur de la bouche, autour du cou, examine une éruption cutanée, et vérifie s’il y a de la fièvre. Un prélèvement de gorge sera fait pour envoyer de la culture ou faire un test rapide de streptocoque pour essayer de trouver des bactéries. Un test définitif se compose de la culture d’une souche streptocoque groupe A qui produit la toxine du patient, mais la plupart des cliniciens présume le diagnostic d’infection en se reposant sur un test rapide positif écran, les symptômes du patient, et l’éruption cutanée. D’autres tests comme les tests sanguins peuvent se faire, selon la façon dont le patient malade apparaît.
Quel est le pronostic de la scarlatine ?
La plupart des cas de scarlatine répondent bien aux antibiotiques et se résolvent complètement. Rarement, des complications peuvent survenir. Les complications incluent la septicémie, un abcès, ou la propagation de l’infection à d’autres domaines. Le sepsis est causé lorsque les bactéries pénètrent dans le sang. Le sepsis est un état grave et peut causer un patient en état de choc. Si les bactéries envahissent les tissus locaux, ils peuvent former des poches de pus (abcès), en particulier dans le fond de la gorge ou autour des amygdales. Extension à des sinus ou des oreilles (otite moyenne) peut se produire. Peu fréquemment, les bactéries peuvent envahir le système nerveux central provoquant des abcès cérébraux ou méningite .
Il ya eu de nombreuses tentatives pour créer un vaccin pour protéger contre la scarlatine, mais aucune n’a été couronnée de succès.
Prévention scarlatine
La scarlatine se transmet par
- gouttelettes expulsées lors de la toux ou
- entre en contact avec les mains ou des objets contaminés par des SGA.
Pour réduire le risque de contagion, la bouche doit être recouverte d’un bras ou de manche lorsque vous toussez. Lavage fréquent des mains est recommandée, et ustensiles de cuisine ne doit pas être partagé avec une personne infectée. Le traitement précoce de l’angine streptococcique peut réduire le risque de progression vers la scarlatine. Les personnes infectées ne doivent pas aller à l’école ou travailler jusqu’à 24 heures après le début des antibiotiques. Rarement, la scarlatine peut se produire lorsque SGA infecte une plaie. Garder les plaies propres et sèches permettra de réduire le risque d’infection.
Traitement scarlatine
Le traitement consiste en des fluides, du repos, et des antibiotiques.
Les antibiotiques sont les mêmes que ceux utilisés pour traiter l’angine streptococcique. Pénicilline orale ou de l’amoxicilline (Amoxil, DisperMox, Trimox) est le médicament de choix et est pris pendant 10 jours. Pénicillines orales sont peu coûteux, bien toléré, et sont connus pour réduire le risque de complications des infections à streptocoques. Pénicillines injectables sont également efficaces, mais ne sont pas souvent utilisés.
Pour les personnes ayant une allergie à la pénicilline, la clarithromycine , clindamycine , ou les céphalosporines sélectionnées peuvent être utilisées pendant 10 jours ou un cours de cinq jours de l’azithromycine (Zithromax, Zmax) peuvent être prescrits. Si l’infection se propage, les antibiotiques par voie intraveineuse sont utilisés. Cela inclut les cas de septicémie et infection de l’os. Si un abcès se forme dans la bouche ou dans les ganglions lymphatiques (suppuration), un drainage chirurgical et une antibiothérapie agressive sont indiqués.
Scarlatine et grossesse
La scarlatine est une infection bactérienne généralement propagée par des gouttelettes aéroportées (produit quand une personne infectée éternue ou tousse).
Il est le plus commun dans les trois à six ans, et commence par un mal de gorge.
Gonflement des ganglions, de la fièvre et une éruption cutanée sont d’autres symptômes communs.
Il n’existe aucune preuve pour suggérer que la scarlatine pose une menace pour les femmes enceintes.
Entrer en contact avec des infections pendant les premiers mois, les plus vulnérables de la grossesse sont souvent inévitables. Malgré cela, la grande majorité des infections ne sont pas dangereuses pour le fœtus à tous.
À onze semaines, la femme ne fait que commencer à un stade moins vulnérable de la grossesse.
Toutefois, si elle entre en contact avec n’importe quelle infection, il est toujours utile de contacter son médecin pour déterminer si l’infection particulière ne comporte des risques pendant la grossesse ou non.
Une autre maladie à découvrir : la mydriase